Introduction
La maladie de Parkinson est une maladie du système nerveux qui peut rendre le quotidien très difficile. Elle rend les mouvements normaux très difficiles, ce qui peut affecter des activités aussi simples que le fait de se brosser les dents ou de boutonner une chemise.
La maladie de Parkinson est incurable ; les traitements ne peuvent que ralentir son évolution ou tenter de traiter les symptômes. C’est pourquoi de nombreuses personnes envisagent des solutions efficaces comme la greffe de cellules souches pour la maladie de Parkinson. Cet article aborde ce sujet en détail.
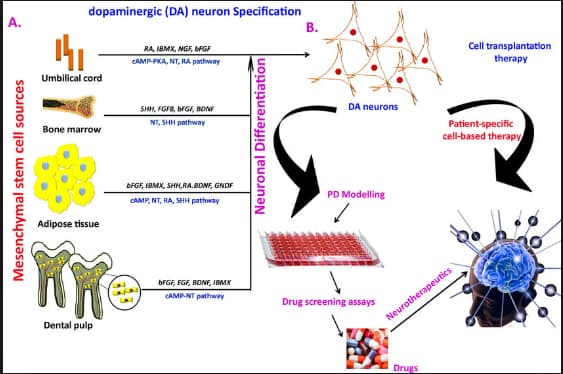
A. En laboratoire, les CSM peuvent être différenciées en neurones dopaminergiques grâce à divers facteurs moléculaires.
B. Application thérapeutique des neurones dopaminergiques développés in vitro pour traiter les patients atteints de la maladie de Parkinson et criblage de petites molécules dans le modèle cellulaire des neurones dopaminergiques dérivés des CSM.
Qu’est-ce que la maladie de Parkinson (MP) ?
La maladie de Parkinson (MP) est la deuxième maladie la plus répandue après la maladie d’Alzheimer parmi les troubles progressifs qui affectent le système nerveux. Elle touche principalement les personnes âgées (1 % des personnes âgées de plus de 60 ans et 2 à 3 % des personnes âgées de plus de 75 ans). Environ 5 % des cas sont dus à des problèmes d’origine génétique, mais on ne sait pas exactement ce qui cause les 95 % de cas restants.
Il existe des traitements pour cette maladie qui peuvent améliorer les symptômes des patients, ainsi que leur vie quotidienne et leur qualité de vie, mais il n’existe aucun moyen de guérir la maladie. Les risques d’invalidité et de décès liés à la MP augmentent plus rapidement que ceux de toute autre maladie du système nerveux, ce qui illustre la gravité de cette affection [15].
Quels sont les symptômes de la maladie de Parkinson ?
La maladie de Parkinson se caractérise à la fois par des symptômes moteurs et des signes et symptômes non moteurs, bien que les symptômes moteurs soient les plus connus de la maladie. La plupart de ces symptômes peuvent avoir un impact négatif important sur la qualité de vie d’une personne.
Les symptômes moteurs observés dans la MP sont les suivants :
- Tremblements ;
- Mouvements ralentis ;
- Raideur musculaire ;
- Problèmes d’équilibre et de posture ;
- Perte des mouvements automatiques, tels que cligner des yeux, avaler sa salive et balancer les bras en marchant ;
- Difficultés d’élocution ;
- Difficultés à écrire.
Les signes et symptômes non moteurs de la maladie de Parkinson sont notamment les suivants :
- Anhédonie (diminution de l’intérêt pour des activités auparavant agréables) ;
- Dépression ;
- Anxiété ;
- Perte d’odorat ;
- Constipation ;
- Problèmes urinaires ;
- Troubles du sommeil ;
- Troubles cognitifs ;
- Dysfonctionnement érectile.
Quelles sont les causes de la maladie de Parkinson ?
Les symptômes de la maladie comprennent la perte d’un grand nombre de neurones dans la zone du cerveau appelée substantia nigra. Ces neurones produisent de la dopamine, un neurotransmetteur qui assure la transduction du signal vers les cellules nerveuses. La mort de ces neurones entraîne donc une carence en dopamine. Cependant, la cause exacte de cette mort neuronale n’est pas connue.
Les cellules nerveuses qui produisent la noradrénaline commencent également à mourir, ce qui pourrait être à l’origine des symptômes non moteurs observés chez les patients atteints de la maladie de Parkinson.
Une autre caractéristique de cette maladie est l’apparition d’amas (corps de Lewy) dans le cerveau, formés par la protéine alpha-synucléine [2, 3].
La croyance actuelle est que seuls quelques cas de MP sont héréditaires, et que c’est principalement une combinaison de conditions génétiques et environnementales qui est à l’origine de cette maladie.
Obtenez une consultation gratuite en ligne
Contactez-nous pour savoir si vous pouvez bénéficier de cette thérapie, quels sont les résultats attendus du traitement dans votre cas, et quels en seront le coût et la durée du traitement de la maladie de Parkinson par thérapie à base de cellules souches.

Medical Advisor, Swiss Medica doctor
Comment la thérapie par peut-elle aider à traiter la maladie de Parkinson ?
Les scientifiques spécialisés dans la recherche sur les cellules souches et Parkinson s’efforcent de trouver un traitement pour cette affection neurologique, car la thérapie standard actuelle ne peut ni prévenir la mort neuronale, ni ralentir ou arrêter sa progression ; elle vise plutôt à maintenir un niveau constant de stimulation dopaminergique. Les traitements existants peuvent améliorer les symptômes du patient, mais ils ne peuvent pas combattre la maladie et présentent des inconvénients et des effets secondaires importants (les effets disparaissent graduellement, ils causent des mouvements involontaires et la dyskinésie, génèrent des comportements impulsifs et compulsifs, des nausées et vomissements, des hallucinations et des délires, des problèmes cardiaques, etc.)
D’autres approches thérapeutiques à base de cellules souches ont été étudiées au cours des 30 à 40 dernières années. Les résultats de la thérapie par cellules souches avec des cellules stromales mésenchymateuses multipotentes (CSM) à la fois sur des modèles animaux et dans la recherche sur les cellules souches humaines de la maladie de Parkinson confirment que de telles approches peuvent ralentir la progression de la maladie de Parkinson et réduire les symptômes, ainsi que les effets indésirables des médicaments existants [4].
Le traitement de la maladie de Parkinson avec des cellules souches embryonnaires est considéré comme une option efficace, mais les préoccupations éthiques liées à l’obtention des cellules nécessaires en font une option problématique [17]. Des études sur l’efficacité et la sécurité des CSM autologues ou provenant de donneurs lorsqu’elles sont implantées dans des régions spécifiques du cerveau ont été menées depuis 2009. Environ la moitié des patients ont présenté une réponse positive au cours de la période d’observation (de 0 à 36 mois) [4], [6] :
- réduction de la rigidité musculaire ;
- la parole s’est améliorée ;
- tremblements minimes ;
- augmentation du traitement médicamenteux traditionnel non nécessaire.
Il a également été noté que les patients à un stade précoce qui utilisent les cellules souches pour traiter la maladie de Parkinson ne connaissaient souvent pas de progression de la maladie et présentaient une amélioration clinique plus prononcée que les patients traités à des stades plus avancés de la maladie [6].
Résultats attendus
Au moins une partie des participants aux études sur la maladie de parkinson après une thérapie à base de cellules souches ont montré les améliorations suivantes [6], [11] :
- Réduction de la rigidité ;
- Amélioration de l’élocution ;
- Tremblements minimes ;
- Capacité à effectuer des activités du quotidien sans grande difficulté ;
- Capacité à marcher sur de longues distances ;
- Amélioration de la déglutition ;
- Réduction des mouvements involontaires ;
- Une plus grande indépendance dans les activités quotidiennes ;
- Amélioration globale évaluée par l’échelle d’évaluation unifiée de la maladie de Parkinson (UPDRS) [12].
Résultats des patients de Swiss Medica
Carlo G., un patient d’Italie
« J’ai fréquenté toutes les meilleures cliniques, mais aucune ne m’a donné des résultats comme ceux que j’ai obtenus après seulement 3 jours à la clinique Swiss Medica. »
Carlo est un patient italien qui est venu à Swiss Medica pour utiliser des cellules souches dans le cadre du traitement de la maladie de Parkinson, diagnostiquée six ans avant son arrivée à la clinique. Il a passé trois jours à recevoir des soins pour sa maladie.
Après son traitement, il a constaté une amélioration de ses symptômes par rapport à son état à son arrivée à la clinique. Il a également salué le professionnalisme du personnel, qui lui a expliqué la procédure en détail et l’a appliquée sans effets secondaires ni gêne.
Francesco, un patient italien
« Je peux parler plus vite, écrire, marcher dans les montagnes, me laver seul et jouer au football avec mes petits-enfants. »
Francesco, un patient italien, est venu à la clinique Swiss Medica de Belgrade pour recevoir des cellules souches afin de traiter la maladie de Parkinson après neuf ans. Il a commencé par présenter des symptômes tels que la rigidité musculaire, le ralentissement des mouvements et des problèmes d’équilibre.
Après le traitement, il a constaté une amélioration de ses facultés cognitives et de son état physique, et a pu accomplir ses activités quotidiennes de manière autonome six semaines seulement après le traitement.
Patient du Danemark, atteint de la maladie de Parkinson depuis 10 ans
« Chaque petite chose compte. »
Sa maladie a commencé par un petit tremblement des doigts et a évolué vers une incapacité totale à effectuer les activités quotidiennes. Après avoir reçu une thérapie par cellules souches de la maladie de Parkinson, il a l’impression que la progression de la maladie s’est arrêtée. Il peut tenir un verre et boire, lever les jambes, frapper des mains et toucher sa tête avec son bras.
Comment et pourquoi les cellules souches sont efficaces dans le traitement de la maladie de Parkinson
Pour soigner la maladie de Parkinson par cellule souche sont principalement utilisées des cellules souches mésenchymateuses. Ces cellules peuvent produire une large gamme de molécules biologiquement actives (cytokines et facteurs de croissance), y compris celles ayant des propriétés neuroprotectrices et neurodégénératives. De plus, des études in vitro ont montré que les CSM sont potentiellement capables de se différencier en divers types de cellules, y compris les neurones, et de former de nouvelles synapses avec les neurones voisins [9]. L’effet thérapeutique est également assuré par l’effet immunomodulateur des CSM en raison de la nature neuroinflammatoire de la maladie de Parkinson [10].
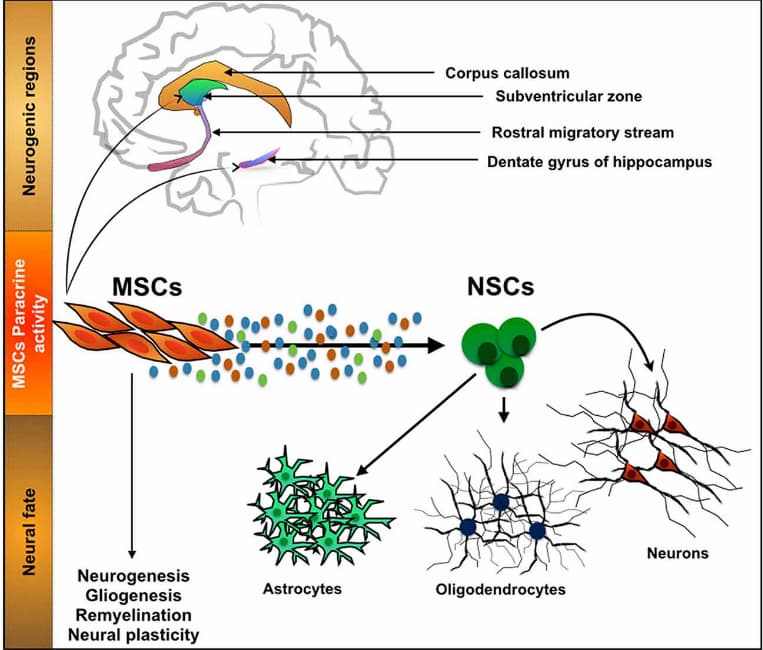
Origine des cellules souches
Dans le cadre d’un traitement de cellules souches et Parkinson, les CSM peuvent être obtenues à partir des propres tissus du patient (moelle osseuse, tissu adipeux, sang périphérique ou gencive) ou à partir de sources de donneurs (placenta, cordon ombilical ou moelle osseuse). La source de cellules est sélectionnée en fonction de l’état du patient, de sa maladie, de la présence de contre-indications à la collecte de ses propres cellules (tolérance à l’anesthésie, risque de saignement, etc.), ainsi que de l’utilisation combinée de cellules de donneurs et de cellules du patient pour personnaliser un programme de traitement pour la maladie de Parkinson avec des cellules souches.
Ce qu’implique la thérapie
La procédure de traitement avec des cellules souches et Parkinson, pour les cellules souches autologues et la maladie de Parkinson, comprend les étapes suivantes :
1. Prélèvement de cellules sur l’une des sources de cellules souches.
2. Création du produit cellulaire : traitement et culture pour obtenir le nombre requis de CSM (c’est l’étape la plus longue, qui dure environ 4 semaines).
3. Injections de cellules souches.
Lorsque les cellules d’un donneur sont utilisées pour le traitement, la deuxième étape est exclue : les cellules souches cultivées et cryoconservées à l’avance (propres au patient ou issues d’un don) peuvent être prêtes à l’emploi dans les 24 heures.
Procédures préliminaires
Avant la transplantation de cellules souches pour la maladie de Parkinson, un médecin de Swiss Medica vous examine pour déterminer votre état de santé actuel et vos caractéristiques individuelles, et pour recueillir des informations sur vos antécédents médicaux afin de déterminer votre éligibilité pour recevoir une thérapie de cellules souches avec des CSM. Des tests de laboratoire et/ou instrumentaux sont effectués à ce moment-là. Le spécialiste choisira la source de CSM autologues la plus appropriée (moelle osseuse, tissu adipeux/graisseux ou tissu gingival) ou recommandera un traitement avec des cellules souches provenant d’un donneur.
Pour extraire les CSM autologues, le médecin prépare d’abord la peau en la nettoyant avec un antiseptique dans la salle d’opération, puis il administre une anesthésie locale ou générale. Un échantillon du matériel biologique est ensuite prélevé.
Les échantillons de moelle osseuse sont généralement prélevés sur la crête supérieure de l’arrière de l’os de la hanche ou parfois sur le devant de la hanche. Le tissu adipeux est prélevé dans la région de la paroi abdominale antérieure, des faces latérales de la taille, des reins, des fesses ou de la face externe des hanches. Lorsque les cellules sont prélevées dans le tissu gingival, le médecin prélève une petite partie (3-4 mm3) de la gencive.
Toutes les méthodes susmentionnées de prélèvement de matériel biologique pour obtenir des cellules souches dans le cadre du traitement de la maladie de Parkinson par les cellules souches sont pratiquement indolores et bien tolérées.
Si vous avez des questions concernant les procédures de traitement avec des cellules souches et Parkinson contactez un conseiller médical de Swiss Medica pour obtenir des informations détaillées et connaître les conditions du traitement de la maladie de Parkinson par les cellules souches.
Votre confort pendant les procédures
Il est possible que vous ressentiez une douleur similaire à celle d’une injection ordinaire à la seringue pendant que le médecin introduit l’anesthésique local lors du prélèvement de cellules autologues et lors de l’injection de produits cellulaires locaux.
Sécurité de la thérapie par cellules souches
Les procédures sont généralement bien tolérées par la majorité des patients. Les essais cliniques sur les cellules souches de la maladie de Parkinson ont confirmé la sécurité des injections locales et du traitement par CSM du point de vue de la formation de tumeurs après une période de suivi [6]. Une intolérance individuelle (fièvre de courte durée), bien que rare, ne peut être exclue. Les spécialistes de Swiss Medica surveilleront votre état pour obtenir des résultats plus sûrs et plus bénéfiques.
Récupération après le traitement
Vous pouvez ressentir une légère douleur à l’endroit où les cellules souches pour la maladie de Parkinson ont été injectées. L’inconfort peut durer quelques jours après le prélèvement du biomatériau. Pendant cette période, vous pouvez également ressentir une certaine faiblesse.
Pour comprendre l’efficacité du traitement par cellules souches et créer un plan de procédure de suivi, les patients subissent un examen de routine plusieurs semaines après l’injection de cellules souches. Les résultats du traitement sont observés 3 à 6 mois après l’intervention et le plan de traitement est adapté aux besoins spécifiques du patient.
Si vous avez des questions sur le traitement de la maladie de Parkinson par les cellules souches, veuillez contacter notre conseiller médical. Il pourra vous mettre en relation avec un spécialiste de notre clinique pour discuter de votre cas.
Ce que comprend le programme de traitement
Lorsque vous vous adressez à Swiss Medica pour une thérapie de remplacement cellulaire pour la maladie de Parkinson, le programme de traitement se compose de plusieurs étapes.
Notre programme de traitement de greffe de cellules souches pour Parkinson commence par la phase de consultation, au cours de laquelle le patient s’entretient avec l’un de nos experts médicaux. Au cours de cette phase :
1. les antécédents médicaux du patient seront vérifiés ;
2. les rapports médicaux seront corrigés ;
3. certains tests peuvent être effectués pour avoir une meilleure idée de son état de santé et de la gravité de la maladie.
Ces éléments sont importants car ils permettent d’élaborer un plan de traitement de greffe de cellules souches pour Parkinson personnalisé pour chaque patient.
La thérapie de remplacement des cellules souches pour la maladie de Parkinson est la composante principale du programme, mais d’autres thérapies peuvent apporter une aide considérable à la maladie de Parkinson. Dans notre clinique, nous complétons notre traitement par d’autres thérapies telles que les médicaments, la physiothérapie et la thérapie psychologique si nécessaire.
Coût de la thérapie par cellules souches pour la maladie de Parkinson
La recherche sur les cellules souches pour la maladie de Parkinson est constamment en cours, ce qui témoigne de la nouveauté de cette forme de thérapie par rapport à d’autres options pour la maladie. Compte tenu de son caractère de pointe, elle peut s’avérer coûteuse.
Toutefois, chez Swiss Medica, la tarification dépend de chaque situation et notamment de :
- la gravité de l’affection ;
- toute comorbidité ;
- la durée estimée du traitement d’injection de cellules souches pour Parkinson ;
- les thérapies supplémentaires éventuellement nécessaires.
Une consultation en ligne avec un expert de la clinique est le meilleur moyen d’obtenir une estimation précise des coûts dans votre cas particulier.
Contactez-nous
Contactez-nous pour savoir si vous pouvez bénéficier de cette thérapie d’injection de cellules souches pour Parkinson, quels sont les résultats attendus du traitement dans votre cas, et quels en seront le coût et la durée.

Medical Advisor, Swiss Medica doctor
Liste des Références:
Autologous Mesenchymal Stem Cell Transplant for Parkinson’s Disease.
Outcomes Data of Adipose Stem Cells to Treat Parkinson’s Disease.
Allogeneic Bone Marrow-Derived Mesenchymal Stem Cell Therapy for Idiopathic Parkinson’s Disease.
Medical Advisor, Swiss Medica doctor