Che cos’è Il morbo di Parkinson?
Il morbo di Parkinson è la seconda malattia più diffusa dopo l’Alzheimer tra i disturbi progressivi che danneggiano il sistema nervoso. Colpisce principalmente i pazienti anziani, ovvero l’1% delle persone di età superiore ai 60 anni e il 2-3% di età superiore ai 75 anni. Circa il 5% dei casi sono causati da problemi geneticamente ereditati, ma non è chiaro cosa causi il restante 95% dei casi: si sta studiando con molta efficacia la relazione fra cellule staminali e morbo di Parkinson.
Quali sono i sintomi del morbo di Parkinson?
Il morbo di Parkinson è caratterizzato sia da sintomi motori (tremori, movimenti rallentati, rigidità muscolare, problemi di equilibrio e postura, perdita di movimenti automatici e difficoltà di parola e scrittura) che segni e sintomi non motori (anedonia, depressione, ansia, deficit olfattivo, disturbi del sonno e deterioramento cognitivo).
I sintomi della malattia includono la perdita di un gran numero di neuroni nell’area del cervello chiamata substantia nigra. Questi neuroni producono dopamina, un neurotrasmettitore che fornisce la trasduzione del segnale alle cellule nervose. Un’altra caratteristica identificativa di questo disturbo è l’emergere di grumi (corpi di Lewy) nel cervello formati da una proteina alfa-sinucleina [2, 3].
Quali sono le cause del morbo di Parkinson?
Le cause della malattia di Parkinson non sono ancora del tutto chiare agli studiosi ma l’ipotesi più accreditata è l’origine multifattoriale: si pensa infatti che siano molteplici fattori a interagire tra loro e scatenare la malattia. Tra questi possibili fattori eziologici sono stati rilevati ereditarietà, invecchiamento, genetica, lesioni cerebrali, infezioni, neurotossine endogene, danni cellulari fattori ambientali e alterate pressioni geniche.
L’uso di cellule staminali per morbo di Parkinson si sta rivelando molto utile per alleviare i sintomi e ridare una buona qualità della vita a chi è affetto da questa patologia.
In che modo la terapia con le cellule staminali può aiutare a curare il morbo di Parkinson
Gli scienziati stanno cercando di trovare un trattamento per questo disturbo neurologico, perché l’attuale terapia standard non può né prevenire la morte neuronale né rallentare o fermare la sua progressione; ha invece lo scopo di mantenere un livello costante di stimolazione della dopamina. I farmaci esistenti possono migliorare i sintomi di un paziente, ma non possono combattere la malattia e comportano svantaggi ed effetti collaterali significativi (come l’esaurimento nel tempo, movimenti involontari e discinesia, comportamento impulsivo e compulsivo, nausea e vomito, allucinazioni e deliri, problemi al cuore, ecc.).
Approcci alternativi di terapia con cellule staminali e morbo di Parkinson sono stati studiati negli ultimi 30-40 anni. I risultati della terapia con cellule staminali con cellule stromali mesenchimali multipotenti (CSM) sia su modelli animali che in studi clinici confermano che tali approcci possono rallentare la progressione del morbo di Parkinson e ridurre i sintomi, oltre a ridurre gli effetti avversi dei farmaci esistenti [4].
Dal 2009 sono stati condotti studi sull’efficacia e sulla sicurezza di CSM autologhi o donatori quando impiantati in specifiche regioni del cervello. Circa la metà dei pazienti ha mostrato una risposta positiva entro il periodo di osservazione (da 0 a 36 mesi) [4], [6]:
- rigidità ridotta;
- discorso migliorato;
- tremori minimi;
- non è necessario aumentare la terapia farmacologica tradizionale.
È stato anche notato che i pazienti in una fase iniziale della malattia che vengono trattati con le cellule staminali per morbo di Parkinson spesso non hanno sperimentato la progressione della malattia e hanno avuto un miglioramento clinico più pronunciato rispetto ai pazienti trattati nelle fasi successive della malattia [6].
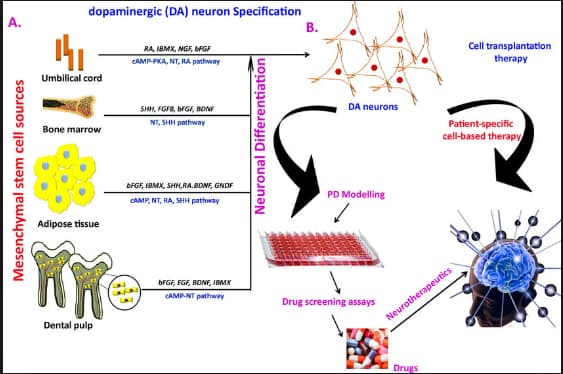
A. In ambito di laboratorio, le CSM possono essere differenziate in neuroni dopaminergici per mezzo di vari fattori molecolari.
B. L’applicazione terapeutica dei neuroni dopaminergici in vitro ha sviluppato per trattare i pazienti con malattia di Parkinson e lo screening di piccole molecole nel modello cellulare dei neuroni dopaminergici derivati da CSM [11].
Risultati attesi
Almeno una parte dei partecipanti agli studi completati ha dimostrato i seguenti miglioramenti [6], [11]:
- Rigidità ridotta;
- Discorso migliorato;
- Tremori minimi;
- Capacità di svolgere attività di routine senza troppe difficoltà;
- Capacità di camminare per distanze maggiori;
- Deglutizione migliore;
- Riduzione dei movimenti involontari;
- Maggiore indipendenza durante le attività quotidiane;
- Miglioramento complessivo valutato dalla scala di valutazione del morbo di Parkinson unificata (UPDRS) [12].
Contattare
Scopri se nel tuo caso trarresti beneficio dal trattamento con cellule staminali.

Medical Advisor, Swiss Medica doctor
Risultati dei pazienti di Swiss Medica
Carlo G., paziente dall’Italia (in italiano, sottotitoli in inglese):
“Sono stato in tutte le migliori cliniche, ma nessuna mi ha dato risultati come quelli che ho ottenuto dopo soli 3 giorni nella clinica Swiss Medica”.
Francesco, paziente dall’Italia:
“Posso parlare più velocemente, scrivere, camminare in montagna, lavarmi da solo e giocare a calcio con i miei nipoti”.
Paziente danese, 10 anni col morbo di Parkinson:
“Ogni piccola cosa è importante”.
La sua malattia è iniziata con un mignolo tremante ed è progredita fino alla completa incapacità di svolgere le attività quotidiane. Ora sente che la progressione della malattia si è fermata. Può tenere un bicchiere e bere, alzare le gambe, battere le mani e toccarsi la testa con il braccio.
Cosa include il programma di trattamento
Le CSMA possono produrre un’ampia gamma di molecole biologicamente attive (citochine e fattori di crescita), comprese quelle con proprietà neuroprotettive e neurodegenerative. Inoltre, studi in vitro hanno dimostrato che le CSM sono potenzialmente in grado di differenziarsi in vari tipi di cellule, inclusi i neuroni, e di formare nuove sinapsi con i neuroni vicini [9]. L’effetto terapeutico è fornito anche dall’effetto immunomodulante delle CSM a causa della natura neuroinfiammatoria del morbo di Parkinson [10].
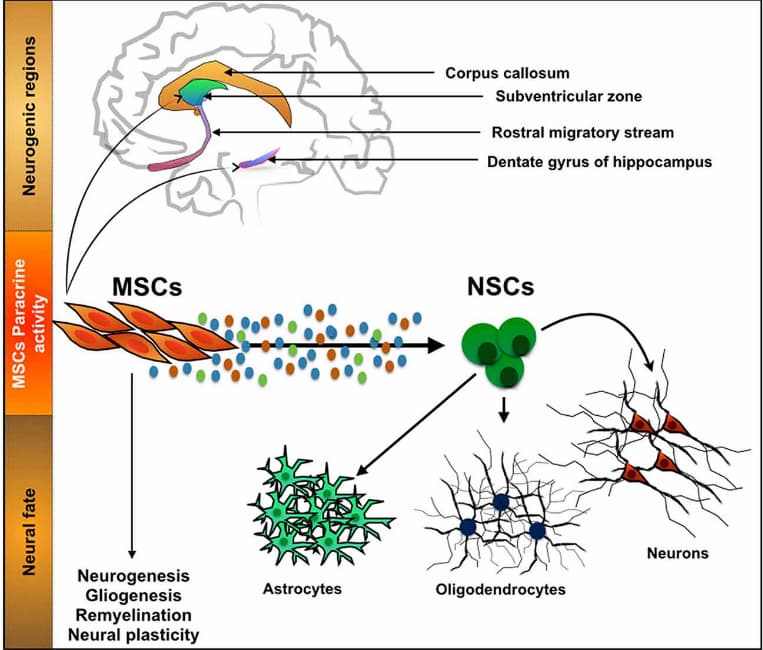
Fonti di cellule staminali
Le CSM possono essere ottenute sia dai tessuti del paziente (midollo osseo, tessuto adiposo, sangue periferico o gengive) sia da fonti di donatori (placenta, cordone ombelicale o midollo osseo). La fonte delle cellule viene selezionata in base alle condizioni del paziente, allo stato della malattia, alla presenza di controindicazioni alla raccolta delle cellule del paziente (tolleranza all’anestesia, rischio di sanguinamento, ecc.), ma anche all’uso combinato delle cellule del donatore e del paziente in un programma di trattamento personale con cellule staminali per la cura del Parkinson.
Cosa comporta la terapia
La procedura di trapianto di cellule staminali per il morbo di Parkinson, quando vengono utilizzate le cellule autologhe, prevede le seguenti fasi:
- Raccolta di cellule da una delle fonti di CSM.
- Creazione del prodotto cellulare – lavorazione e coltivazione per ottenere il numero richiesto di CSM (questa è la fase più dispendiosa in termini di tempo, che dura circa 4 settimane).
- Iniezione di CSM.
Quando si utilizzano cellule donatrici per il trattamento, la seconda fase è esclusa: le cellule staminali coltivate e criopreservate in anticipo (proprie o donate) possono essere pronte per l’uso entro 24 ore.
Procedure preliminari
Prima della procedura, un medico di Swiss Medica ti esaminerà per determinare lo stato attuale della tua salute e le caratteristiche individuali, e per raccogliere informazioni dalla tua storia medica per determinare la tua idoneità a ricevere la terapia con le cellule staminali per la cura del Parkinson. In questo momento vengono eseguiti test di laboratorio e/o strumentali. Lo specialista sceglie la fonte più adatta di CSMA autologhe (midollo osseo, tessuto adiposo/grasso o tessuto gengivale) o raccomanda il trattamento con cellule staminali di donatori.
Per estrarre le CSM autologhe, il medico preparerà prima la tua pelle pulendola con un antisettico in sala operatoria, e poi ti somministrerà un’anestesia locale o generale. Verrà quindi estratto un campione del materiale biologico.
I campioni di midollo osseo vengono solitamente raccolti dalla cresta superiore della parte posteriore dell’osso iliaco, o talvolta dalla parte anteriore dell’anca. Il tessuto adiposo viene raccolto nell’area della parete addominale anteriore, sulle superfici laterali della vita, sui lombi, sui glutei o sul lato esterno dei fianchi. Quando le cellule vengono raccolte dal tessuto gengivale, il medico prende una piccola parte (3-4 mm) della gengiva.
Tutti i metodi sopra elencati di campionamento di materiale biologico per ottenere cellule staminali per morbo di Parkinson sono quasi indolori e ben tollerati.
In caso di domande sulle procedure di trattamento, bisogna contattare un consulente medico di Swiss Medica per ricevere informazioni e condizioni dettagliate.
Durata
La raccolta del midollo osseo dura in media circa un’ora.
Il prelievo delle cellule FSV derivate dal tessuto adiposo richiede circa 30 minuti e varia in base alla quantità di tessuto aspirato a seconda del paziente.
La raccolta delle cellule dal tessuto gengivale richiede solo 5-15 minuti circa.
Il paziente viene monitorato dopo aver raccolto le CSM per garantire la sua sicurezza.
Il tuo comfort durante le procedure
Potresti provare un dolore simile alle sensazioni delle normali iniezioni di siringhe mentre il medico introduce l’anestetico locale durante il prelievo di cellule autologhe e durante le iniezioni di prodotti cellulari locali.
Sicurezza della terapia con cellule staminali
Le procedure sono generalmente ben tollerate nella maggior parte dei pazienti: i risultati degli studi clinici hanno confermato la sicurezza delle iniezioni locali e del trattamento con MMSC dal punto di vista della formazione del tumore dopo un periodo di follow-up [6]. L’intolleranza individuale (febbre a breve termine), sebbene rara, non può essere esclusa. Gli specialisti di Swiss Medica monitoreranno le tue condizioni per risultati più sicuri e benefici.
Recupero dopo il trattamento
Potresti avvertire un leggero dolore nel punto in cui sono state iniettate le cellule staminali per morbo di Parkinson. Il disagio può verificarsi per alcuni giorni dopo la raccolta del biomateriale. Durante questo periodo, potresti anche sentire un po’ di debolezza.
Per comprendere l’efficacia del trattamento con le cellule staminali e morbo di Parkinson e creare un piano di procedura di follow-up, i pazienti vengono sottoposti ad un esame di routine diverse settimane dopo l’iniezione di cellule staminali. I risultati del trattamento vengono osservati 3-6 mesi dopo la procedura, e il piano di trattamento viene adattato alle esigenze specifiche del paziente.
In caso di domande sui trattamenti e sull’utilizzo delle cellule staminali per la cura del morbo di Parkinson, contatta il nostro consulente medico di Swiss Medica: potranno metterti in contatto con uno specialista della nostra clinica per discutere il tuo caso individuale.
Contattare
Richiedete una consulenza online gratuita per ottenere maggiori informazioni sui risultati attesi del trattamento con cellule staminali per il vostro caso.

Medical Advisor, Swiss Medica doctor
Costo della terapia con cellule staminali per il morbo di Parkinson
Il costo di un trattamento con le cellule staminali per la cura del Parkinson non è un’informazione facile da reperire perché si tratta di una nuova terapia che da poco si sta utilizzando nelle cliniche specializzate. Per questo motivo, è consigliabile contattare direttamente gli specialisti della clinica per avere un preventivo personalizzato per il proprio percorso di cura.
Contattare
Richiedete una consulenza online gratuita per ottenere maggiori informazioni sui risultati attesi del trattamento con cellule staminali per il vostro caso.

Medical Advisor, Swiss Medica doctor
Fonti:
Autologous Mesenchymal Stem Cell Transplant for Parkinson’s Disease.
Outcomes Data of Adipose Stem Cells to Treat Parkinson’s Disease.
Allogeneic Bone Marrow-Derived Mesenchymal Stem Cell Therapy for Idiopathic Parkinson’s Disease.
Medical Advisor, Swiss Medica doctor