Primeros signos de la EPOC: cómo reconocer los síntomas de la EPOC en estadio 1
La enfermedad pulmonar obstructiva crónica (EPOC) es una afección respiratoria progresiva caracterizada por un flujo de aire reducido y alteración del aporte del oxígeno. En pocas palabras, afecta a la forma en que el aire entra y sale de los pulmones. Los síntomas tempranos son sutiles y frecuentemente se confunden con el envejecimiento o la falta de forma física. La detección temprana de la enfermedad es crucial: con una atención oportuna, los pacientes tienen la oportunidad de frenar su progresión y seguir llevando una vida activa y satisfactoria.
Comprender la afección antes de que los síntomas tempranos se vuelvan obvios
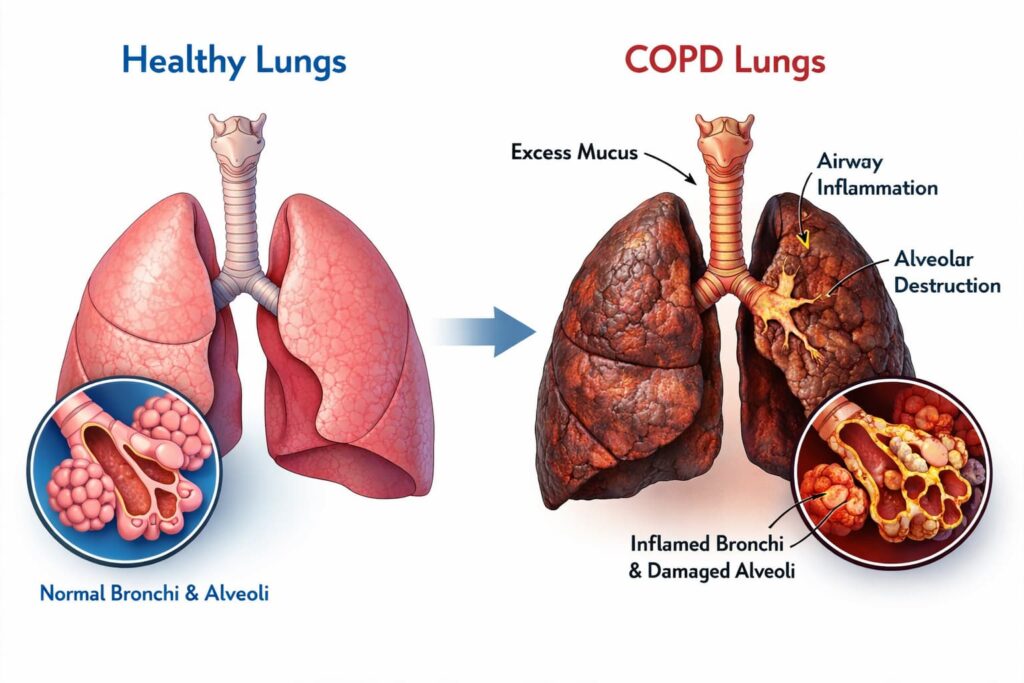
¿Qué es la EPOC? Es una enfermedad pulmonar inflamatoria progresiva. La afección se desarrolla gradualmente e implica tanto el estrechamiento de las vías respiratorias como el daño a los alvéolos, los diminutos sacos de aire responsables del intercambio de oxígeno. Con el paso del tiempo, los pulmones pierden elasticidad, lo que complica cada vez más la respiración y provoca síntomas como dificultad para respirar, fatiga y tos crónica con expectoración.
Una característica importante de esta afección es la diferencia entre el daño físico de las vías respiratorias y la forma en que los pacientes perciben sus síntomas. La inflamación y el estrechamiento de las vías respiratorias pueden empezar mucho antes de que se produzca una molestia notable. Esto explica por qué los primeros síntomas de la EPOC pueden parecer sutiles, a pesar de que ya se están produciendo cambios medibles en la función pulmonar.
Síntomas iniciales de la EPOC: por qué la detección temprana es importante para la función pulmonar a largo plazo
En las primeras etapas de la EPOC, la inflamación crónica afecta a las vías respiratorias pequeñas (en particular a los bronquiolos terminales), lo que ocasiona cambios estructurales y estrechamiento. Al mismo tiempo, la destrucción del tejido pulmonar reduce el retroceso elástico. El efecto combinado de estos procesos da como resultado la limitación del flujo de aire, que se hace evidente durante las pruebas de función pulmonar.
La investigación muestra que la tasa de disminución de la función pulmonar en las primeras etapas determina en gran medida el curso posterior de la enfermedad, el riesgo de exacerbaciones y el desarrollo de insuficiencia respiratoria. El diagnóstico precoz cambia las estrategias de tratamiento, centrándose en la modificación de los factores de riesgo, las exposiciones ambientales y la farmacoterapia.
Además, los pacientes diagnosticados temprano con EPOC tienden a tener una mejor calidad de vida y mantener niveles más altos de actividad física a largo plazo.
Reconocer los primeros síntomas de la EPOC no solo sirve para un diagnóstico precoz, sino que supone una oportunidad real de influir en el curso natural de la enfermedad.
Los primeros signos de advertencia: ¿Cuáles son los primeros síntomas de la EPOC?
Los primeros signos suelen ser leves e inespecíficos, por lo que son fáciles de descartar. No obstante, reflejan cambios estructurales y funcionales en las vías respiratorias.
Producción crónica de moco: más que un hábito matutino
La producción crónica de moco puede ser uno de los primeros signos de la EPOC y está estrechamente relacionada con la hiperplasia de células caliciformes, un proceso en el que aumenta el número de células secretoras de moco en el revestimiento de las vías respiratorias. Esta adaptación celular se desarrolla en respuesta a la irritación persistente, comúnmente debida al humo del tabaco o los aerosoles industriales.
La producción diaria de moco, ocasionada por la irritación bronquial crónica, difiere de una tos matutina ocasional e indica un proceso patológico, a menudo asociado con el engrosamiento de las paredes de las vías respiratorias y la limitación temprana del flujo de aire.
Fatiga física y su conexión con la reducción de la eficiencia del oxígeno
La fatiga inexplicable puede ser uno de los síntomas iniciales de la EPOC. Incluso pequeños cambios en la ventilación pueden afectar el intercambio de gases, lo que reduce el suministro de oxígeno a los músculos y órganos, haciendo que las personas se sientan cansadas más rápidamente. La inflamación crónica sistémica afecta todavía más el metabolismo y los niveles de energía, a menudo antes de que la falta de aliento se vuelva obvia. Estos cambios pueden surgir como síntomas sutiles e intermitentes durante la actividad diaria.
Infecciones torácicas recurrentes como señal de alerta temprana
Las infecciones respiratorias frecuentes pueden ser un signo temprano de la EPOC.
Una alteración del aclaramiento mucociliar reduce la capacidad de los pulmones para eliminar la mucosidad y los patógenos, lo que incrementa la vulnerabilidad a las infecciones respiratorias. Esto, a su vez, conduce a una mayor susceptibilidad a los patógenos.
Por lo tanto, los episodios frecuentes de bronquitis o «resfriados prolongados» pueden reflejar cambios estructurales tempranos en las vías respiratorias característicos de las primeras etapas de la EPOC.
Perspectiva clínica: ¿Qué caracteriza a la EPOC en estadio 1 (leve)?
La clasificación clínica de la EPOC se basa en los criterios de la GOLD (Iniciativa Global para la Enfermedad Pulmonar Obstructiva Crónica). El diagnóstico se establece cuando la espirometría confirma una limitación persistente del flujo aéreo, mientras que la etapa de la enfermedad se define según el grado de deterioro funcional.
-
1
Criterios funcionales (espirometría): la EPOC en estadio 1 se caracteriza por un FEV₁ posbroncodilatador ≥ 80 % del valor previsto, junto con una relación FEV₁/FVC < 0,70, lo que indica una limitación del flujo aéreo leve, pero cuantificable.
-
2
Presentación clínica: a pesar de los cambios funcionales detectables, los pacientes en esta etapa pueden presentar síntomas mínimos o inespecíficos, puesto que las alteraciones fisiológicas tempranas pueden compensarse parcialmente.
-
3
Correlación diagnóstica: los hallazgos radiológicos, funcionales y sintomáticos pueden diferir. Las imágenes pueden mostrar anomalías estructurales limitadas, la espirometría puede revelar obstrucción del flujo de aire y los síntomas pueden seguir siendo sutiles, lo que puede contribuir al retraso en el reconocimiento de la enfermedad.
El inicio de los síntomas de la EPOC. ¿Qué ocasiona el daño pulmonar precoz? Tabaquismo y desencadenantes ambientales
- El humo del cigarrillo: el principal factor de riesgo, causa inflamación crónica de las vías respiratorias y destrucción alveolar.
- Contaminación del aire: las partículas finas y los gases tóxicos aumentan el estrés oxidativo y dañan el tejido pulmonar.
- Exposición ocupacional: el contacto prolongado con polvo, productos químicos y aerosoles promueve la obstrucción temprana de las vías respiratorias.
- Tabaquismo pasivo: la exposición indirecta puede desencadenar inflamación y cambios tempranos en la EPOC.
- Efecto sinérgico de la inflamación + toxinas: incluso las exposiciones de bajo nivel, cuando se combinan con inflamación crónica, pueden acelerar el daño pulmonar.
¿Cuándo empieza realmente la EPOC? Edad y factores de riesgo
Reconocer los síntomas tempranos a los 30 y 40 años
Aunque la EPOC se asocia comúnmente con la edad avanzada, puede comenzar mucho antes. Pueden producirse cambios estructurales e inflamatorios a partir de los 30 o los 40 años, incluso sin que haya síntomas persistentes. Estas manifestaciones tempranas son inespecíficas: dificultad para respirar leve, aumento de la mucosidad o fatiga, lo que lleva a un diagnóstico erróneo como asma, infecciones recurrentes o mala condición física.
Deficiencia de alfa-1 antitripsina: ¿Cuándo empiezan los síntomas de la EPOC inusualmente temprano?
La deficiencia de alfa-1 antitripsina representa una forma distinta de EPOC con una causa subyacente distinta y un curso de la enfermedad más agresivo. Debido a que esta condición genética limita la protección natural de los pulmones contra el daño inflamatorio, los cambios estructurales pulmonares tienden a desarrollarse y progresar más rápidamente.
Como resultado, las personas con este diagnóstico pueden experimentar un deterioro respiratorio significativo a una edad más temprana y, a mediados de la edad adulta, ya pueden tener una carga de enfermedad comparable a la de pacientes mucho mayores con EPOC relacionada con el tabaquismo.
Las pruebas se recomiendan para pacientes jóvenes con signos de alarma de la EPOC, especialmente si tienen poco o ningún historial de tabaquismo o antecedentes familiares de enfermedad pulmonar. La identificación de los factores de riesgo subyacentes permite un seguimiento más temprano y estrategias preventivas.
¿Por qué la EPOC suele diagnosticarse demasiado tarde?
La EPOC a menudo comienza en silencio, pero el reconocimiento temprano puede cambiar el curso de la enfermedad.
Confundir la dificultad para respirar con el envejecimiento o la falta de forma física
A menudo se confunde una ligera dificultad para respirar o una tos crónica con el envejecimiento o la falta de forma física. Los pacientes suelen posponer las revisiones médicas y evitan mencionar sus síntomas a los médicos. Este comportamiento contribuye a que el diagnóstico se retrase, lo que reduce las posibilidades de una intervención temprana.
Cómo el reconocimiento tardío de los síntomas empeora los resultados a largo plazo
Cuando se pasan por alto los síntomas iniciales de la EPOC, esta puede progresar a un daño estructural irreversible: los alvéolos pierden elasticidad, los bronquios se remodelan y el potencial de recuperación funcional se vuelve cada vez más limitado. Un diagnóstico tardío acelera la progresión de la enfermedad: el FEV₁ disminuye más rápidamente, aumentan las exacerbaciones y las complicaciones son más frecuentes. La detección temprana es fundamental para ralentizar la progresión y mantener la calidad de vida.
Obtén una consulta gratuita en línea
Si identificas tus síntomas en este artículo, puedes reservar una consulta online gratis con especialistas en medicina regenerativa para averiguar si tu afección puede beneficiarse de un tratamiento de apoyo con células madre.

Medical Advisor, Swiss Medica doctor
El papel de la inflamación crónica en la progresión de la EPOC
La inflamación crónica es un mecanismo central que impulsa el desarrollo y la progresión de la EPOC. Las respuestas inflamatorias agudas desaparecen después de una lesión, pero en la EPOC, la inflamación se mantiene activa a lo largo del tiempo, ocasionando daño tisular y una disminución de la función.
Este proceso implica interacciones complejas entre las células inmunitarias, el estrés oxidativo y los cambios estructurales dentro de las vías respiratorias. Comprender estos mecanismos ayuda a explicar por qué la enfermedad puede avanzar incluso cuando los síntomas parecen leves o se han eliminado los factores de riesgo.
-
1
Activación inmune persistente: los neutrófilos, macrófagos y linfocitos T mantienen la inflamación crónica de las vías respiratorias, dañando el tejido.
-
2
Estrés oxidativo: los radicales libres de las toxinas y las células inmunitarias amplifican la inflamación, lo que afecta a la función pulmonar.
-
3
Remodelación estructural: el engrosamiento de las paredes bronquiales, la fibrosis y la pérdida de elasticidad reducen la apertura de las vías respiratorias y se desarrollan antes de que aparezcan síntomas perceptibles.
-
4
Persistencia tras dejar de fumar: los cambios epigenéticos (cambios duraderos en el funcionamiento de los genes causados por años de tabaquismo), la desregulación inmunitaria y el daño estructural acumulado mantienen la inflamación. Abordar la inflamación en una fase temprana, incluso mediante terapias regenerativas, es clave para ralentizar la progresión de la enfermedad.
¿Se puede revertir el daño pulmonar? Una comprobación de la realidad médica
La cuestión de la reversibilidad es una de las preocupaciones más habituales entre los pacientes. Para responder con sinceridad, conviene distinguir entre el control de los síntomas y la regeneración del tejido pulmonar dañado.
Medicina convencional: control de síntomas vs. regeneración
La terapia convencional se centra en el manejo de los síntomas y la desaceleración de la progresión, en vez de en la regeneración del tejido pulmonar.
- Los broncodilatadores, medicamentos que ensanchan las vías respiratorias, forman la columna vertebral del tratamiento sintomático. Reducen el espasmo del músculo liso bronquial, mejoran la ventilación y alivian la dificultad para respirar. No obstante, sus efectos solamente son funcionales.
- En ocasiones se emplean corticosteroides para controlar la inflamación, sobre todo en pacientes con exacerbaciones frecuentes. Pueden inhibir la actividad inmunitaria, pero no regeneran el tejido pulmonar.
- La rehabilitación pulmonar mejora la resistencia física, la mecánica respiratoria y el bienestar general. No obstante, sus beneficios también son funcionales y adaptativos: la rehabilitación ayuda al cuerpo a aprovechar mejor los recursos que le quedan, pero no desencadena procesos de reparación de los tejidos.
Medicamentos y opciones terapéuticas para la EPOC: control de los síntomas y mejora de la calidad de vida
Desafortunadamente, la EPOC no se puede curar por completo, pero hay diversas opciones de tratamiento que pueden ayudar a controlar los síntomas y retrasar la progresión de la enfermedad. Este artículo proporciona una descripción detallada de estos enfoques, describiendo sus posibles beneficios y limitaciones.
Reparación del tejido pulmonar a nivel celular: lo que dice la ciencia
Algunas investigaciones recientes sugieren que los pulmones pueden regenerarse, pero solo hasta cierto punto. Incluso una vez que se eliminan las exposiciones nocivas, el organismo suele adaptarse al daño en vez de restaurar las estructuras perdidas, lo que explica el carácter progresivo de la EPOC.
Las células especializadas conocidas como células alveolares de tipo II desempeñan un papel clave en la respuesta reparadora de los pulmones. Estas células ayudan a reconstruir el revestimiento dañado de los alvéolos pulmonares mediante la activación de vías de señalización estrictamente reguladas que coordinan la reparación y la regeneración de los tejidos.
Aunque el sistema natural de reparación de los pulmones no puede «sustituirse» ni implantarse sin más, algunas terapias celulares pueden ayudar a estimular los procesos de reparación propios del organismo, incluso cuando existe un daño crónico. Las células madre son objeto de gran interés porque pueden crear un microambiente propicio y estimular las AEC2 endógenas para ayudar a reparar el tejido pulmonar.Este enfoque no se considera una «cura» inmediata para los pulmones, pero ofrece la oportunidad de retrasar la progresión de la EPOC y apoyar la regeneración natural. En las siguientes secciones, hablaremos de cómo las células madre pueden influir positivamente en la reparación pulmonar.
Terapia con células madre para la EPOC en Swiss Medica: cómo funciona y qué esperar
Las células madre mesenquimales (MSC) son conocidas por su capacidad para regular las respuestas inmunitarias, lo que las hace interesantes en la investigación sobre la terapia con células madre para la EPOC. Explora las posibilidades de la terapia con células madre en nuestro artículo dedicado.
¿Por qué el estadio 1 de la EPOC representa una ventana crítica para el tratamiento?
En el estadio 1, los pulmones retienen en gran medida la estructura y la elasticidad, con una fibrosis mínima. La intervención temprana mejora la respuesta a la terapia, preserva la función y mejora la eficacia de las estrategias regenerativas dirigidas a la inflamación y las células madre endógenas.
Terapia con células madre para la EPOC: evidencia científica actual
- La terapia con MSC ha demostrado ser segura y ha mejorado los indicadores de calidad de vida, ha reducido las exacerbaciones y ha mejorado la microcirculación, aunque los cambios en el FEV₁ suelen ser mínimos. La evidencia respalda la estabilización de los síntomas, el deterioro funcional más lento y la reducción de la inflamación.
- Una revisión sistemática más amplia de múltiples ensayos de pequeña envergadura reveló que las terapias basadas en células madre pueden mejorar algunos resultados funcionales, como la distancia recorrida en seis minutos; no obstante, las pruebas que avalan mejoras sistemáticas en la función pulmonar o una reducción del riesgo de hospitalización todavía no son concluyentes.
- Los pacientes tratados mostraron mejoras en la función pulmonar, la tolerancia al ejercicio y la calidad de vida, lo que sugiere que el posible tratamiento de la EPOC con células madre puede ayudar a abordar el daño estructural.
Cómo las células madre mesenquimales (MSC) modulan la inflamación de las vías respiratorias
Las células madre mesenquimales (MSC) son conocidas por su capacidad para regular las respuestas inmunitarias, lo que hace que la terapia con células madre para la EPOC sea interesante para la investigación.
Al calmar la actividad inflamatoria excesiva, las MSC, conocidas como células madre para los pulmones, protegen el tejido pulmonar y apoyan las propias células de reparación de los pulmones, ayudándolas a funcionar de manera más efectiva. También promueven el flujo sanguíneo y la reparación de tejidos al liberar factores de crecimiento que mejoran el suministro de oxígeno y estimulan la proliferación de células alveolares. Juntos, estos efectos pueden contribuir a mejoras estructurales y funcionales graduales en los pulmones.
El enfoque de Swiss Medica para la enfermedad pulmonar en fase inicial
En muchos sistemas de salud altamente regulados, las terapias con células madre siguen estando limitadas a los ensayos clínicos, lo que puede hacer que sean costosas o de difícil acceso.
Swiss Medica, con sede en Serbia, ofrece a los pacientes una vía de tratamiento más accesible. Con equipos multidisciplinarios, infraestructura de laboratorio integrada y protocolos de atención personalizados, la clínica ofrece un tratamiento regenerativo integral dentro de un marco europeo regulado.
- Experiencia especializada: un equipo multidisciplinario de especialistas colabora para evaluar las necesidades individuales de cada paciente.
- Atención personalizada: los planes de tratamiento abordan la enfermedad pulmonar, la salud general y las necesidades de recuperación.
- Laboratorio integrado: el laboratorio in situ garantiza un procesamiento celular seguro y preciso.
- Supervisión médica 24/7: el personal médico cualificado del centro de tratamiento Swiss Medica supervisa a los pacientes las 24 horas del día para garantizar su seguridad y una asistencia clínica rápida cuando es necesario.
Protocolo de Swiss Medica
Nuestra clínica de terapia con células madre sigue un protocolo de tratamiento aprobado y centrado en la seguridad:
- Selección de pacientes: detección precoz de la EPOC, revisión médica, diagnóstico.
- Marco de seguridad: el laboratorio in situ garantiza la viabilidad y esterilidad de las células.
- Planificación individualizada del tratamiento: terapia adaptada a la afección pulmonar, las comorbilidades y los objetivos.
- Enfoque integrado: combina las células madre con terapias de apoyo y rehabilitación.
- Seguimiento: monitoreo de la función pulmonar y ajuste de la rehabilitación para maximizar los resultados.
Resultados esperados de la terapia con células madre para la EPOC
La terapia con células madre para la EPOC tiene como objetivo modular la inflamación y apoyar el tejido pulmonar en lugar de proporcionar una restauración inmediata o una «cura» completa.
Un objetivo importante de esta sección es ayudar a los pacientes a formar expectativas realistas y comprender que los resultados dependen del estadio de la enfermedad, las características individuales y el cumplimiento del protocolo de tratamiento.
- Reducción de la inflamación crónica: las MSC reducen la actividad proinflamatoria y apoyan la reparación alveolar.
- La mejora potencial en la tolerancia al ejercicio puede estar relacionada con la reducción de la inflamación y el aumento de la microcirculación.
- Ralentización del deterioro funcional: la terapia con células madre puede ayudar a estabilizar los síntomas y ralentizar la progresión de la enfermedad.
- El plazo es gradual: los efectos pueden aparecer durante semanas o meses; la combinación con rehabilitación mejora los beneficios.
Revisión de casos de pacientes en Swiss Medica
En este vídeo, un paciente comparte su experiencia personal con la terapia con células madre para la EPOC, describiendo las mejoras percibidas en el funcionamiento diario y la calidad de vida en general.
Si bien las respuestas individuales al tratamiento pueden variar, este testimonio refleja cómo algunos pacientes informan alivio sintomático tras la terapia con células madre.
Después de 30 años de sufrimiento: reparación pulmonar con células madre.
Puedes encontrar más reseñas en nuestro canal de YouTube.
La tasa de éxito de la terapia con células madre no es uniforme y depende de varios factores clave, entre ellos el estadio de la enfermedad, el estado de salud general del paciente y la respuesta biológica individual al tratamiento.
Vivir con EPOC en estadio 1: ajustes prácticos del estilo de vida
Incluso en la EPOC en etapa temprana, un estilo de vida saludable desempeña un papel clave para ralentizar la progresión de la enfermedad y el apoyo a la función pulmonar.
- Dejar de fumar: dejar de fumar es la forma más efectiva de proteger los pulmones de daños mayores. Cualquier esfuerzo para dejar de fumar reduce significativamente la progresión de la enfermedad y la inflamación crónica.
- Actividad física: el ejercicio moderado regular mejora la mecánica respiratoria, aumenta la resistencia y apoya la salud cardiovascular. Los programas de rehabilitación pulmonar, incluidos los ejercicios de respiración y la actividad aeróbica, son especialmente beneficiosos.
- Nutrición: una dieta equilibrada rica en proteínas, antioxidantes y vitaminas ayuda a mantener la inmunidad y preservar la masa muscular, lo cual es importante para mantenerse activo con EPOC.
- Prevención de infecciones: los pacientes con EPOC en estadio 1 deben estar al día con las vacunas contra la gripe y el neumococo, evitar el contacto con personas que padezcan infecciones respiratorias y mantener una buena higiene para reducir el riesgo de exacerbaciones y mantener estable la función pulmonar.
Cómo iniciar una evaluación para la terapia con células madre para la EPOC en Swiss Medica
Si estás pensando en someterte a una terapia con células madre para tratar la EPOC, el primer paso es concertar una consulta gratuita y sin compromiso con el equipo médico de Swiss Medica.
Durante esta evaluación, puedes compartir tu historial médico, las pruebas de función pulmonar recientes (incluidos los resultados del FEV₁ y de las pruebas de imagen), la medicación actual y cualquier tratamiento anterior. El equipo revisará tu historial médico y valorará si la terapia regenerativa podría ser adecuada para tu afección.
Si estás listo para explorar tus opciones, puedes concertar una cita y hablar directamente con un especialista médico, que te guiará a través de los siguientes pasos y te ayudará a comprender los posibles beneficios y los resultados realistas de la terapia con células madre para la EPOC.
Contáctanos
Reserva una consulta ahora y habla directamente con un especialista médico.

Medical Advisor, Swiss Medica doctor
Preguntas frecuentes
1. ¿Cuáles son los primeros síntomas de la EPOC que se pasan por alto con mayor frecuencia?
En la EPOC en etapa temprana, muchos síntomas pasan desapercibidos o se atribuyen al envejecimiento o a la baja actividad física. Por eso, muchos se preguntan: cuáles son los primeros síntomas de la EPOC. Los síntomas más comunes son una leve dificultad para respirar al realizar esfuerzos, tos crónica o aumento de la producción de mucosidad. A menudo, los pacientes los ven como algo «normal» dentro de su estilo de vida. Es importante la detección precoz, ya que un diagnóstico y una intervención oportunos pueden ralentizar la progresión de la enfermedad y ayudar a mantener la función pulmonar.
2. ¿Cuáles suelen ser los primeros síntomas?
Los síntomas iniciales de la EPOC suelen incluir dificultad para respirar por esfuerzo leve, tos crónica y aumento de la mucosidad. Estos signos de alarma de la EPOC suelen ser sutiles y se desarrollan gradualmente, por lo que muchas personas los ignoran. Los síntomas iniciales de la EPOC pueden variar en función de factores como el tabaquismo, la edad y la exposición ambiental. Es fundamental estar atento a los cambios en la respiración y acudir al médico ante los síntomas iniciales de la EPOC para poder realizar un diagnóstico precoz y recibir tratamiento respiratorio.
3. ¿Son siempre perceptibles los primeros signos y síntomas de alarma de la EPOC?
Los síntomas tempranos no siempre se notan. Los cambios estructurales e inflamatorios en las vías respiratorias pueden desarrollarse con poca o ninguna molestia. Muchas personas se adaptan de forma inconsciente reduciendo su actividad o modificando sus patrones respiratorios, lo que puede ocultar la limitación del flujo de aire. Por ello, la EPOC puede evolucionar de forma asintomática durante años, lo que pone de relieve la importancia de los cribados basados en el riesgo y de las pruebas objetivas de función pulmonar.
4. ¿Cuándo debe acudir al médico una persona que presente los síntomas iniciales de la EPOC?
Si notas dificultad para respirar leve persistente, tos crónica o un aumento de la mucosidad, incluso si es leve, debes acudir al médico. La evaluación temprana de la función pulmonar permite un tratamiento oportuno, retrasa la progresión de la enfermedad y ayuda a mantener la capacidad respiratoria. Esto es especialmente importante si existen factores de riesgo, como el tabaquismo, la exposición al polvo en el trabajo o a la contaminación, o las infecciones respiratorias recurrentes.
5. ¿Puede la terapia con células madre ayudar a mejorar los síntomas tempranos de la EPOC?
La terapia con células madre en la EPOC en fase inicial puede reducir la inflamación de las vías respiratorias y favorecer la función pulmonar al crear un entorno más propicio para las células regenerativas endógenas. Algunos pacientes notan una mejor tolerancia al ejercicio y menos exacerbaciones. Sin embargo, la terapia no cura la enfermedad y requiere un enfoque integral con supervisión médica. Los efectos de la terapia con células madre aparecen gradualmente, dependiendo del estadio de la enfermedad, la afección pulmonar y la respuesta individual.
Lista de Referencias:
Wang, D., Liu, H., Bai, S., Zheng, X., & Zhao, L. (2025). The PAR6B-PRKCI-PAR3 complex influences alveolar regeneration in patients with the emphysema subtype of chronic obstructive pulmonary disease. Stem Cell Research & Therapy, 16, 97. (SpringerLink)
Zhu, Y., Sun, Z., Han, S., et al. (2020). Allogeneic umbilical cord-derived mesenchymal stem cell transplantation for treating chronic obstructive pulmonary disease: a pilot clinical study. Stem Cell Research & Therapy. (Springer)
Liu, X., Zhou, M., Xu, P., et al. (2022). Stem Cell-Based Regenerative Therapy and Derived Products in COPD: A Systematic Review and Meta-Analysis. Journal of COPD, Clinical and Translational Research, PMC9180461. Recuperado de (PMC)
Craig, M. (12 de septiembre de 2023). Stem cells can be used to repair damaged lung tissue in COPD patients. News-Medical.net. Recuperado de (news-medical.net)
Xu J., Zeng Q., Li S., Su Q. and Fan H. (2024). Inflammation mechanism and research progress of COPD. Recuperado de (PMC)
Wang Y., Meng Z., Liu M., Zhou Y., Chen D., Zhao Y., Zhang T., Zhong N., Li S., Zuo W., et al. (2024). Autologous transplantation of P63⁺ lung progenitor cells for chronic obstructive pulmonary disease therapy. Science Translational Medicine, 16(734): eadi3360.РМС
Medical Advisor, Swiss Medica doctor