Erste Anzeichen von COPD: So erkennen Sie die Symptome im Frühstadium
Bei der chronisch obstruktiven Lungenerkrankung (COPD) handelt es sich um ein fortschreitendes Atemwegsleiden, das den Atemstrom behindert und die Sauerstoffversorgung verschlechtert. Im Grunde geht es darum, dass sich die Lunge nicht mehr ungestört füllen und entleeren kann. Beginnende COPD-Symptome sind oft unauffällig und werden leicht mit normalen Alterserscheinungen oder mangelnder Fitness verwechselt. Dabei ist es wichtig, die Krankheit früh zu erkennen: Wer rechtzeitig behandelt wird, hat gute Chancen, das Fortschreiten zu bremsen und weiterhin ein aktives, erfülltes Leben zu führen.
Was im Körper passiert, noch bevor frühe Symptome von COPD spürbar werden
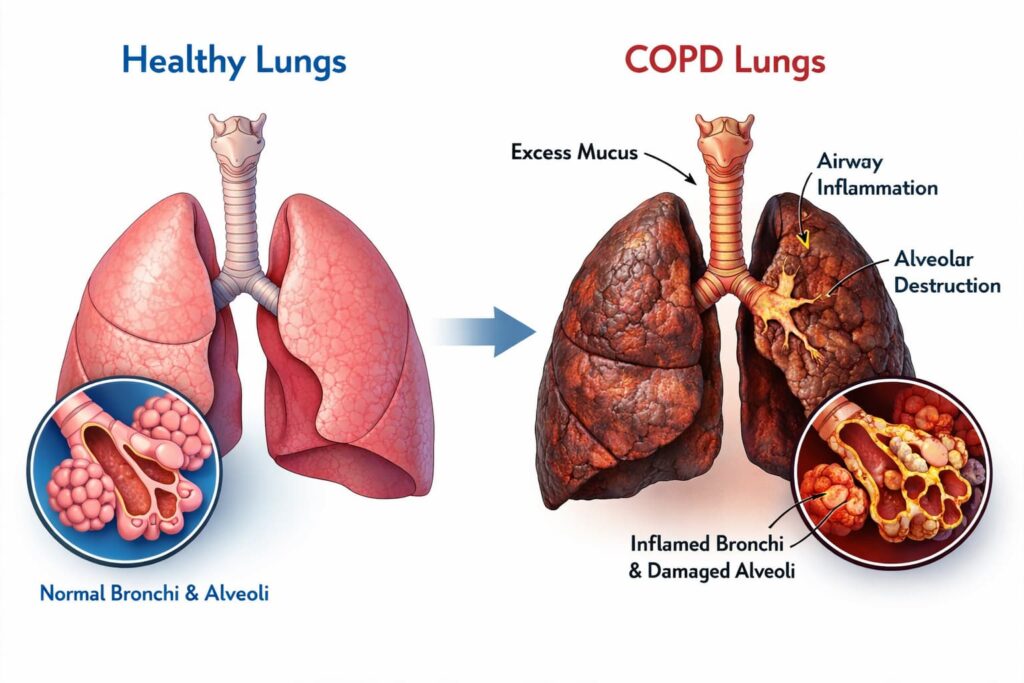
Was ist COPD? Es ist eine chronisch entzündliche Lungenkrankheit, die sich schleichend entwickelt: Die Atemwege verengen sich und die Lungenbläschen, winzige Säckchen, die für den Sauerstoffaustausch zuständig sind, nehmen Schaden. Im Laufe der Zeit büßt die Lunge ihre Dehnbarkeit ein. Dadurch fällt das Atmen zunehmend schwerer, was sich in Atemnot, Erschöpfung und einem chronischen Husten mit Auswurf äußert.Besonders tückisch an diesem Leiden ist die Kluft zwischen den tatsächlichen Gewebeschäden und dem subjektiven Empfinden der Patienten. So können sich die Atemwege bereits entzünden und verengen, lange bevor man sich krank fühlt. Das erklärt auch, warum bei COPD frühe Symptome oft unbemerkt bleiben, selbst wenn die Lungenfunktion bereits messbar nachgelassen hat.
Erste Anzeichen von COPD: Warum Früherkennung für die Lungenfunktion so wichtig ist
Bereits im Anfangsstadium der COPD werden die kleinen Atemwege durch eine dauerhafte Entzündung angegriffen, insbesondere die sogenannten Bronchioli terminales. Das führt zu baulichen Veränderungen und Verengungen des Gewebes. Gleichzeitig verliert die Lunge durch die zunehmende Zerstörung an Elastizität und Rückstellkraft. Das Zusammenspiel dieser Prozesse schränkt den Atemstrom erheblich ein – ein Defizit, das bei Lungenfunktionstests deutlich sichtbar wird, noch bevor erste Anzeichen einer möglichen COPD auftreten.
Untersuchungen zeigen, dass gerade der rasche Verlust der Lungenleistung in dieser Frühphase maßgeblich bestimmt, wie die Krankheit künftig verläuft. Davon hängt ab, wie hoch das Risiko für plötzliche Verschlechterungen und die Entwicklung eines Lungenversagens ist. Wird die Diagnose früh gestellt, ändert sich die Behandlungsstrategie grundlegend: Im Vordergrund stehen dann der bewusste Umgang mit Risikofaktoren, das Meiden von schädlichen Umwelteinflüssen und eine gezielte medikamentöse Therapie.
Hinzu kommt, dass Patienten mit einer früh erkannten COPD langfristig eine deutlich höhere Lebensqualität genießen und körperlich fitter bleiben. Frühe Symptome von COPD richtig zu deuten, dient also nicht nur der bloßen Diagnosefindung. Es ist vielmehr eine Möglichkeit, den natürlichen Verlauf der Krankheit aktiv und positiv zu verändern.
Woran man beginnende COPD-Symptome erkennt
Erste Anzeichen von COPD sind meist so schwach ausgeprägt und unspezifisch, dass sie im Alltag leicht abgetan werden. Dennoch verbergen sich hinter diesen scheinbar harmlosen Beschwerden bereits deutliche strukturelle und funktionelle Veränderungen der Atemwege.
Chronische Verschleimung: Mehr als nur der typische Morgenhusten
Ein ständiges Abhusten von Schleim zählt zu den typischen COPD-Stufe-1-Symptomen. Medizinisch gesehen steckt dahinter oft eine sogenannte Becherzellhyperplasie. Das bedeutet, dass sich die schleimproduzierenden Zellen in der Schleimhaut der Atemwege krankhaft vermehren. Der Körper reagiert mit dieser Anpassung auf eine ständige Reizung, die in der Regel durch Tabakrauch oder Schadstoffe in der Atemluft ausgelöst wird.
Eine tägliche Verschleimung wird oft durch eine chronische Bronchitis hervorgerufen und unterscheidet sich damit von gelegentlichem morgendlichen Husten. Stattdessen ist sie Ausdruck eines krankhaften Prozesses, der oft schon mit verdickten Bronchialwänden und einer ersten spürbaren Verengung der Atemwege einhergeht.
Körperliche Erschöpfung durch mangelhafte Sauerstoffverwertung
Auch eine scheinbar grundlose Müdigkeit kann auf eine frühe COPD hindeuten. Schon leichte Störungen bei der Belüftung der Lunge beeinträchtigen den Gasaustausch. Infolgedessen werden Muskeln und Organe schlechter mit Sauerstoff versorgt, was zu einer rascheren Ermüdung führt. Zusätzlich zehrt eine schleichende Entzündung im gesamten Körper am Stoffwechsel und den Energiereserven. Das geschieht meist lange, bevor eine offenkundige Atemnot auftritt. Im Alltag äußern sich diese Veränderungen durch eine phasenweise, unerklärliche Erschöpfung bei normalen Tätigkeiten – dies sind oft bereits typische COPD-Stufe-1-Symptome.
Häufige Atemwegsinfekte als frühes Alarmsignal
Ein weiterer Hinweis sind wiederkehrende Infekte der Atemwege. Bei COPD ist die natürliche Selbstreinigungsfunktion der Lunge gestört. Dadurch können Schleim und Krankheitserreger nur noch unzureichend abtransportiert werden. Die Folge ist eine deutlich erhöhte Anfälligkeit für Infektionen, da Bakterien und Viren sich leichter ansiedeln können.
Häufige Bronchitis-Schübe oder scheinbar nicht enden wollende Erkältungen sind daher oft kein Zufall, sondern spiegeln die beginnenden Gewebeschäden wider, die typisch für COPD-Symptome im Stadium 1 sind.
Wie sich (leichte) COPD im Stadium 1 definiert
Die medizinische Einteilung der COPD richtet sich nach den Kriterien der sogenannten GOLD-Initiative (Global Initiative for Chronic Obstructive Lung Disease). Eine Diagnose gilt als gesichert, wenn ein Lungenfunktionstest eine dauerhafte Verengung der Atemwege nachweist. Das Stadium richtet sich dabei nach dem Grad der Funktionseinschränkung.
-
1
Funktionelle Kriterien (Spirometrie): Kennzeichnend für das Stadium 1 ist eine Einsekundenkapazität (FEV₁) von mindestens 80 Prozent des Sollwerts in Verbindung mit einem Quotienten aus FEV₁ und der forcierten Vitalkapazität (FVC) von unter 0,70. Diese Kombination belegt eine leichte, aber eindeutig messbare Behinderung des Atemstroms.
-
2
Klinisches Erscheinungsbild: Trotz dieser messbaren funktionellen Einbußen haben die Betroffenen in diesem Stadium oft kaum oder nur sehr schwache Beschwerden. Der Grund dafür ist, dass der Körper die frühen körperlichen Veränderungen noch teilweise ausgleichen kann.
-
3
Diagnostische Zusammenhänge: Befunde aus Röntgenbildern, Lungenfunktionstests und das tatsächliche Befinden der Patienten weichen oft voneinander ab. Während bildgebende Verfahren kaum Auffälligkeiten zeigen und frühe Symptome von COPD scheinbar harmlos wirken, deckt die Spirometrie bereits eine klare Atemwegsverengung auf. Genau diese Diskrepanz trägt wesentlich dazu bei, dass die Krankheit in der Praxis so oft erst spät erkannt wird.
Die wesentlichen Auslöser für frühe Lungenschäden
- Zigarettenrauch: Er gilt als Risikofaktor Nummer eins. Der Rauch unterhält eine ständige Entzündung in den Atemwegen und zerstört die empfindlichen Lungenbläschen.
- Luftverschmutzung: Feinstaub und giftige Abgase setzen die Lunge unter oxidativen Stress und greifen das Gewebe direkt an.
- Berufsbedingte Belastungen: Wer am Arbeitsplatz dauerhaft Staub, Chemikalien oder aggressiven Dämpfen ausgesetzt ist, riskiert eine frühzeitige Verengung der Atemwege.
- Passivrauchen: Auch das unfreiwillige Einatmen von Tabakrauch reicht aus, um Entzündungen und frühe COPD-Veränderungen auszulösen.
- Gefährliche Wechselwirkungen: Treffen Schadstoffe auf eine bereits bestehende chronische Entzündung, verstärken sie sich gegenseitig. Selbst geringe Mengen an Umweltgiften können den Abbau des Lungengewebes dann erheblich beschleunigen.
Wann COPD wirklich beginnt: Eine Frage von Alter und Risikoprofil
Erste Anzeichen von COPD schon mit 30 oder 40 Jahren richtig deuten
Auch wenn COPD landläufig als typische Alterskrankheit gilt, beginnt der Krankheitsprozess oft viel früher. Erste entzündliche und strukturelle Veränderungen der Lunge können bereits im Alter von 30 oder 40 Jahren auftreten, auch ohne dass Patienten dauerhaft Beschwerden haben. Die ersten Anzeichen wie leichte Kurzatmigkeit, vermehrte Schleimbildung oder Müdigkeit sind unspezifisch. Deshalb werden sie fälschlicherweise oft als Asthma, wiederkehrender Infekt oder schlicht als mangelnde Fitness fehldiagnostiziert.
Alpha-1-Antitrypsin-Mangel: Wenn die Lunge ungewöhnlich früh versagt
Eine Sonderrolle nimmt der sogenannte Alpha-1-Antitrypsin-Mangel ein. Bei dieser genetisch bedingten Form der COPD fehlt der natürliche Schutzschild der Lunge gegen Entzündungsprozesse. Die Folge ist ein deutlich aggressiverer Krankheitsverlauf: Das Lungengewebe wird beschleunigt abgebaut.
Menschen mit diesem Gendefekt leiden oft schon in jungen Jahren an ausgeprägten Atemproblemen. Im mittleren Erwachsenenalter haben sie mitunter eine ähnlich stark zerstörte Lunge wie ein älterer Mensch, der jahrzehntelang stark geraucht hat.
Treten erste Anzeichen von COPD bei jungen Menschen auf, sollte daher unbedingt auf diesen Gendefekt getestet werden – erst recht, wenn sie nie geraucht haben oder Lungenkrankheiten in der Familie bekannt sind. Wer dieses Risiko früh erkennt, kann rechtzeitig vorbeugende Maßnahmen ergreifen.
Warum COPD fast immer zu spät erkannt wird
Die Krankheit beginnt im Verborgenen, doch wer sie frühzeitig diagnostiziert, kann ihren Verlauf verändern.
Atemnot ist keine Frage des Alters oder der Fitness
Leichte Kurzatmigkeit beim Treppensteigen oder ein hartnäckiger Husten werden oft auf das Älterwerden oder mangelnde Sportlichkeit geschoben. Vorsorgeuntersuchungen werden häufig aufgeschoben, und beim Arztgespräch bleiben frühe Symptome von COPD oft unerwähnt. Dieses Verhalten führt unweigerlich zu einer späten Diagnose und raubt den Patienten die Chance auf eine frühzeitige, wirksame Behandlung.
Wie das verspätete Erkennen von Symptomen langfristige gesundheitliche Folgen haben kann
Werden die erste Anzeichen von COPD übersehen, schreitet die Erkrankung unaufhaltsam voran, bis die Gewebeschäden irreparabel sind: Die Lungenbläschen verlieren ihre Dehnbarkeit, die Struktur der Bronchien verändert sich, und eine Wiederherstellung der Lungenfunktion rückt in weite Ferne. Ist die Diagnose erst einmal stark verzögert, verschlechtert sich der Zustand oft schnell: Der FEV₁-Wert sinkt rapide, Komplikationen häufen sich, und die Patienten erleiden immer häufiger akute, lebensbedrohliche Krankheitsschübe. Nur eine Früherkennung kann diesen Prozess bremsen und die Chance auf eine bessere Lebensqualität erhöhen.
Kostenlose Online-Beratung
Kommen Ihnen die in diesem Artikel genannten Symptome bekannt vor? Dann können Sie eine kostenlose Online-Beratung bei unseren Spezialisten für regenerative Medizin buchen. Finden Sie gemeinsam heraus, ob eine unterstützende Stammzellentherapie für Ihre individuelle Situation in Frage kommt.

Medizinische Beraterin, Ärztin bei Swiss Medica
Wie chronische Entzündungen die COPD befeuern
Eine chronische Entzündung ist der zentrale Motor der Entstehung und des Fortschreitens der COPD. Während eine akute Entzündung nach der Abheilung einer Verletzung von selbst wieder abklingt, verbleibt sie bei der COPD in einem Dauerzustand. Sie chronifiziert sich und führt zu einer stetigen Gewebezerstörung und einem fortschreitenden Funktionsverlust der Lunge.
Hinter diesem Prozess verbirgt sich ein komplexes Zusammenspiel aus fehlgeleiteten Immunzellen, oxidativem Stress und strukturellen Veränderungen der Atemwege. Wer diese Mechanismen versteht, begreift auch, warum die Krankheit unaufhaltsam weiterläuft, obwohl bei COPD frühe Symptome noch milde sind oder die auslösenden Risikofaktoren längst beseitigt wurden.
-
1
Dauerhafter Alarmzustand des Immunsystems: Abwehrzellen wie Neutrophile, Makrophagen und T-Lymphozyten unterhalten eine ständige Entzündung in den Atemwegen und fügen dem Gewebe fortlaufend Schaden zu.
-
2
Oxidativer Stress: Freie Radikale – freigesetzt durch eingeatmete Schadstoffe und die eigenen Immunzellen – verschlimmern die Entzündung weiter und verschlechtern die Lungenfunktion erheblich.
-
3
Strukturelle Veränderungen der Lunge: Schon lange bevor der Patient echte Atemnot verspürt, verdicken sich die Bronchialwände, das Gewebe vernarbt und die Lunge verliert ihre lebenswichtige Dehnbarkeit. Die Atemwege verengen sich zusehends.
-
4
Weiterbestehen nach dem Rauchstopp: Durch den jahrelangen Konsum haben sich die Gen-Funktionen bereits dauerhaft verändert (sogenannte epigenetische Veränderungen). Zusammen mit dem gestörten Immunsystem und den bereits vorhandenen Strukturschäden wird die Entzündung nun von allein am Laufen gehalten. Um den fortschreitenden Verlauf der Krankheit zu bremsen, ist es entscheidend, diese Entzündungsprozesse so früh wie möglich gezielt zu stoppen.
Lassen sich Lungenschäden rückgängig machen?
Die Frage der Reversibilität von Lungenschäden ist eines der häufigsten Anliegen von Patienten. Um diese ehrlich zu beantworten, muss man klar zwischen der Linderung von Symptomen und der tatsächlichen Wiederherstellung von geschädigtem Lungengewebe unterscheiden.
Linderung von Symptomen im Vergleich zu echter Regeneration
Die klassische, konventionelle Therapie zielt primär darauf ab, Symptome zu lindern und das Fortschreiten der Krankheit zu verlangsamen. Eine echte Erneuerung des Lungengewebes leistet sie hingegen nicht.
- Bronchodilatatoren (atemwegserweiternde Medikamente) bilden die wichtigste Säule der Behandlung. Sie lösen die Verkrampfungen der Bronchialmuskulatur, verbessern die Belüftung der Lunge und nehmen den Patienten das Gefühl der Atemnot. Ihre Wirkung beschränkt sich jedoch rein auf die Funktion der Atmung.
- Kortikosteroide (Kortisonpräparate): Sie kommen vor allem bei Patienten mit häufigen Krankheitsschüben zum Einsatz, um Akutentzündungen zu unterdrücken. Sie dämpfen zwar die überschießende Immunantwort, reparieren aber kein geschädigtes Gewebe.
- Pneumologische Rehabilitation: Mit gezieltem Training kann man die körperliche Ausdauer verbessern, die Atemmechanik optimieren und das allgemeine Wohlbefinden steigern. Doch auch hier gilt: Der Nutzen ist vor allem funktionell und anpassend. Die Rehabilitation hilft dem Körper lediglich, die noch verbliebenen Ressourcen optimal auszunutzen – sie setzt aber keine echten Reparaturprozesse in den Lungenzellen in Gang.
COPD-Medikamente und Therapieoptionen: Symptome lindern und Lebensqualität erhalten
Leider lässt sich eine COPD bis heute nicht vollständig heilen. Es gibt jedoch eine Reihe bewährter Behandlungsmöglichkeiten, um die Symptome unter Kontrolle zu halten und den Leistungsabbau zu bremsen. Der folgende Artikel bietet Ihnen einen detaillierten Überblick über diese Therapieansätze und beleuchtet, was sie leisten können – und wo ihre medizinischen Grenzen liegen.
Geweberegeneration auf zellulärer Ebene: Was die Forschung dazu sagt
Jüngste wissenschaftliche Erkenntnisse zeigen: Die Lunge kann sich zwar selbst reparieren, allerdings nur in einem sehr begrenzten Rahmen. Selbst wenn alle schädlichen Einflüsse entfernt wurden, passt sich der Körper eher an den entstandenen Schaden an, als die verlorenen Strukturen wirklich neu aufzubauen. Diese Einschränkung erklärt, warum die COPD so unaufhaltsam fortschreitet.
Die Hauptarbeit bei der körpereigenen Reparatur leisten spezielle Zellen, die sogenannten Alveolarzellen Typ II (AEC2). Sie helfen dabei, die beschädigte Auskleidung der Lungenbläschen wiederherzustellen. Dafür können sie streng regulierte Signalwege im Körper aktivieren, die gezielt die Gewebereparatur und Regeneration steuern.
Auch wenn sich dieses natürliche Reparatursystem der Lunge nicht einfach künstlich „austauschen” oder verpflanzen lässt, können bestimmte zellbasierte Therapien diese körpereigenen Heilungsprozesse gezielt anstoßen, oft auch bei bereits bestehenden Langzeitschäden. Im Fokus der Medizin stehen dabei Stammzellen. Sie können ein heilungsförderndes Umfeld im Gewebe schaffen und die körpereigenen Typ-II-Zellen dazu stimulieren, das Lungengewebe zu reparieren.
Dieser Ansatz ist kein sofortiges „Wundermittel” zur Heilung der Lunge. Er bietet jedoch eine Chance, den Verlauf der COPD zu bremsen und die natürliche Regeneration zu unterstützen. Im Folgenden sehen wir uns an, wie genau Stammzellen diese Lungenreparatur positiv beeinflussen können.
Stammzellentherapie bei COPD mit Swiss Medica: Funktionsweise und was Sie erwarten können
Mesenchymale Stammzellen (MSC) sind dafür bekannt, Immunreaktionen gezielt zu regulieren. Diese Eigenschaft macht sie für die Forschung zur COPD-Stammzellentherapie so interessant. In unserem ausführlichen Fachartikel erfahren Sie mehr über die Möglichkeiten dieser Behandlung.
Warum das COPD-Stadium 1 das entscheidende Zeitfenster für die Behandlung ist
Im ersten Krankheitsstadium sind die Struktur und die Elastizität der Lunge noch weitgehend erhalten. Es gibt nur minimale Gewebevernarbungen. Ein frühes Eingreifen in dieser Phase verbessert das Ansprechen auf die Therapie. So kann die Lungenfunktion erhalten und die Wirksamkeit regenerativer Behandlungen erhöht werden, die Entzündungen bekämpfen und körpereigene, stammzellähnliche Zellen aktivieren können.
Stammzellentherapie bei COPD: Die aktuelle wissenschaftliche Datenlage
- Die Behandlung mit mesenchymalen Stammzellen (MSC) hat sich in Studien als sicher erwiesen. Sie kann zu einer messbar besseren Lebensqualität führen, die Anzahl schwerer Krankheitsschübe verringern und die Mikrozirkulation fördern, also die Durchblutung in den feinsten Gefäßen. Auch wenn sich der FEV₁-Wert dabei oft nur minimal verbessert, belegen die Daten, dass sich Symptome häufig stabilisieren, der körperliche Abbau verlangsamt wird und Entzündungen zurückgehen.
- Eine umfassendere systematische Auswertung mehrerer kleinerer Studien ergab zudem, dass stammzellbasierte Therapien bestimmte Alltagswerte verbessern können, beispielsweise die Strecke, die Patienten in sechs Minuten unbeschwert gehen können. Der endgültige Beweis für eine signifikante Verbesserung der reinen Lungenfunktion oder ein sinkendes Risiko für Krankenhausaufenthalte steht aus wissenschaftlicher Sicht jedoch noch aus.
- Behandelte Patienten zeigten eine spürbar bessere Lungenleistung, eine höhere körperliche Belastbarkeit und eine höhere Lebensqualität. All das deutet stark darauf hin, dass eine Behandlung von COPD mit Stammzellen dabei helfen kann, die strukturellen Schäden aufzuhalten.
Wie mesenchymale Stammzellen die Atemwegsentzündung bremsen
MSC haben die besondere Eigenschaft, das Immunsystem zu regulieren – eine Fähigkeit, die sie für die COPD-Therapie wertvoll macht.
Indem sie die überschießende Entzündungsreaktion dämpfen, können MSC das noch intakte Lungengewebe schützen. Gleichzeitig unterstützen sie die körpereigenen Reparaturzellen, sodass diese wieder effektiver arbeiten können. Darüber hinaus können sie Wachstumsfaktoren ausschütten. Diese Botenstoffe verbessern die Durchblutung, optimieren die Sauerstoffversorgung und regen die Zellen der Lungenbläschen zur Vermehrung an. In der Summe tragen all diese Effekte dazu bei, dass sich die Lunge strukturell und funktionell etwas erholen kann.
Der Behandlungsansatz von Swiss Medica für Lungenerkrankungen im Frühstadium
In vielen stark regulierten Gesundheitssystemen sind Stammzellentherapien fast ausschließlich im Rahmen klinischer Studien verfügbar. Das macht sie oft sehr teuer oder schlicht unzugänglich.
Swiss Medica in Serbien bietet einen einfacheren Weg. Durch interdisziplinäre Teams, ein hochmodernes eigenes Labor und maßgeschneiderte Behandlungskonzepte bietet die Klinik eine umfassende regenerative Therapie an, die fest in einem regulierten europäischen Rahmen verankert ist.
- Fachübergreifende Expertise: Ein Team aus verschiedenen Spezialisten arbeitet eng zusammen, um die präzisen medizinischen Bedürfnisse jedes Patienten zu analysieren.
- Maßgeschneiderte Betreuung: Ein Behandlungsplan darf sich nicht nur auf die Lunge beschränken. Wir beziehen den allgemeinen Gesundheitszustand und die individuellen Anforderungen an die Genesung umfassend mit ein.
- Hauseigenes Labor: Die Aufbereitung der Zellen direkt vor Ort garantiert höchste Sicherheit und Präzision.
- Rund-um-die-Uhr-Betreuung: In unserer Einrichtung werden Patienten Tag und Nacht von qualifiziertem Fachpersonal überwacht. So sind medizinische Sicherheit und sofortige Unterstützung jederzeit gewährleistet.
Das Behandlungsprotokoll von Swiss Medica
Unsere Klinik für Stammzellentherapie arbeitet nach einem streng geprüften Ablauf, bei dem Sicherheit an erster Stelle steht:
- Patientenauswahl: Der Prozess beginnt mit einem sorgfältigen Screening auf eine frühe COPD, der Begutachtung der medizinischen Unterlagen sowie einer präzisen Diagnostik.
- Sicherheitsstandards: Unser Labor prüft vor Ort sorgfältig, ob die Zellen absolut steril und voll lebensfähig sind.
- Individuelle Therapieplanung: Die Behandlung wird exakt auf den Zustand der Lunge, Begleiterkrankungen und persönliche Gesundheitsziele abgestimmt.
- Ganzheitlicher Ansatz: Wir verlassen uns nicht nur auf Stammzellen, sondern kombinieren diese gezielt mit unterstützenden Maßnahmen und Rehabilitation.
- Nachsorge: Die Lungenfunktion wird kontinuierlich überwacht, und Reha-Maßnahmen werden stetig angepasst, um das bestmögliche Ergebnis zu erzielen.
Was Sie von einer Stammzellentherapie bei COPD erwarten können
Das Ziel einer COPD-Stammzellentherapie ist es, die Entzündung in den Griff zu bekommen und das Lungengewebe zu stabilisieren. Es geht nicht darum, die Lunge komplett zu „heilen”.
Uns ist es ein wichtiges Anliegen, dass Patienten realistische Erwartungen haben. Der Therapieerfolg hängt maßgeblich vom Krankheitsstadium, den persönlichen Voraussetzungen und der Einhaltung des Therapieplans ab. Folgende Ergebnisse sind möglich:
- Rückgang der chronischen Entzündung: MSC können die entzündungsfördernden Prozesse dämpfen und die Reparatur in den Lungenbläschen unterstützen.
- Verbesserte körperliche Belastbarkeit: Durch eine geringere Entzündungslast und eine verbesserte Mikrozirkulation kann das Atmen bei Anstrengung wieder leichter fallen.
- Verlangsamter Leistungsabbau: Die Behandlung kann dazu beitragen, den Zustand zu stabilisieren und das schnelle Fortschreiten der Krankheit spürbar zu bremsen.
- Schrittweise Wirkung: Die positiven Effekte entwickeln sich oft über Wochen oder Monate hinweg. Eine begleitende Rehabilitation verstärkt diesen Nutzen erheblich.
Fallbeispiel aus der Praxis von Swiss Medica
In diesem Video schildert ein Patient seine persönlichen Erfahrungen mit der COPD-Stammzellentherapie. Er beschreibt, wie sich sein Alltag verbessert hat und er wieder an Lebensqualität gewinnen konnte.
Auch wenn jeder Körper individuell auf medizinische Behandlungen reagiert, zeigt dieser Erfahrungsbericht, welche spürbare Linderung durch den Einsatz von Stammzellen bei manchen Patienten möglich ist.
Weitere Erfahrungsberichte finden Sie auf unserem YouTube-Kanal.
Die Erfolgsrate der Stammzellentherapie ist nicht einheitlich und hängt von mehreren zentralen Faktoren ab – insbesondere vom aktuellen Stadium der Krankheit, dem allgemeinen Gesundheitszustand des Patienten und seiner individuellen biologischen Reaktion auf die Behandlung.
Leben mit COPD im Stadium 1: Wie Sie Ihren Alltag aktiv anpassen können
Schon im Frühstadium der COPD können gesunde Gewohnheiten das Fortschreiten der Krankheit messbar bremsen und die Lungenfunktion bestmöglich erhalten.
- Rauchstopp: Der Verzicht auf Zigaretten ist der mit Abstand wirksamste Schutz vor weiteren Lungenschäden. Jeder konsequente Rauchstopp dämmt die chronische Entzündung in den Atemwegen ein und bremst den Krankheitsverlauf deutlich.
- Körperliche Aktivität: Regelmäßige, moderate Bewegung optimiert die Atemmechanik, steigert die Ausdauer und hält das Herz-Kreislauf-System fit. Besonders empfehlenswert sind pneumologische Reha-Programme, die gezieltes Atem- und Ausdauertraining optimal miteinander verbinden.
- Bewusste Ernährung: Eine ausgewogene Kost mit viel hochwertigem Eiweiß, Antioxidantien und Vitaminen stärkt das Immunsystem und schützt vor Muskelabbau. Genau diese Muskelkraft brauchen Sie, um im Alltag mit COPD aktiv und mobil zu bleiben.
- Infektionsschutz: Patienten im ersten COPD-Stadium sollten ihren Impfschutz – insbesondere gegen Grippe und Pneumokokken – stets aktuell halten. Meiden Sie den Kontakt zu Personen mit Atemwegsinfekten und achten Sie auf gute Hygiene, um das Risiko für gefährliche akute Verschlechterungen zu senken und Ihre Lungenfunktion stabil zu halten.
Ihr Weg zur COPD-Stammzellentherapie bei Swiss Medica: So läuft die Erstprüfung ab
Wenn Sie eine Stammzellentherapie in Erwägung ziehen, beginnt alles mit einem kostenlosen und völlig unverbindlichen Beratungsgespräch mit dem medizinischen Team von Swiss Medica.
Für diese erste Einschätzung können Sie uns Ihre bisherige Krankengeschichte, aktuelle Lungenfunktionstests wie den FEV₁-Wert und bildgebende Verfahren, Ihren Medikamentenplan sowie Informationen zu früheren Behandlungen zur Verfügung stellen. Unsere Experten werten Ihre Unterlagen detailliert aus und besprechen mit Ihnen, ob ein regenerativer Therapieansatz in Ihrem speziellen Fall medizinisch sinnvoll ist.
Wenn Sie bereit sind, Ihre Möglichkeiten auszuloten, können Sie direkt einen Beratungstermin buchen. Im persönlichen Gespräch mit einem unserer Fachärzte klären Sie die nächsten Schritte und erfahren transparent, welche Vorteile und realistischen Ergebnisse Sie von einer Stammzellentherapie erwarten können.
Kontaktieren Sie uns
Buchen Sie jetzt Ihre Beratung und sprechen Sie direkt mit einem unserer medizinischen Spezialisten.

Medizinische Beraterin, Ärztin bei Swiss Medica
Häufig gestellte Fragen
1. Welche COPD-Symptome im Anfangsstadium werden am häufigsten übersehen?
Im Frühstadium bleiben viele Beschwerden unbemerkt oder werden vorschnell auf das Älterwerden und mangelnde Fitness geschoben. Zu den häufigsten Warnsignalen zählen eine leichte Kurzatmigkeit bei körperlicher Anstrengung, chronischer Husten oder eine vermehrte Schleimproduktion. Viele Betroffene tun dies als für ihren Lebensstil „normal” ab. Dabei ist es äußerst wichtig, diese Signale ernst zu nehmen: Nur wenn die Diagnose früh gestellt und rechtzeitig eingegriffen wird, kann das Fortschreiten der Krankheit gebremst und die eigene Lungenfunktion langfristig erhalten werden.
2. Was sind die ersten Anzeichen für COPD?
Zu den frühesten Symptomen gehören in der Regel eine leichte Atemnot unter Belastung, ständiger Husten und Auswurf. Diese Anzeichen sind anfangs sehr subtil und entwickeln sich schleichend, weshalb sie von vielen ignoriert werden. Die Anfangssymptome hängen zudem von individuellen Faktoren ab, beispielsweise dem Rauchverhalten, dem Alter und Umwelteinflüssen. Es ist daher wichtig, Veränderungen der eigenen Atmung genau zu beobachten und schon bei den ersten Warnzeichen einen Arzt aufzusuchen, um eine frühe Diagnose zu erhalten und die Lungenfunktion unterstützen zu können.
3. Sind frühe Symptome von COPD immer deutlich spürbar?
Nein, frühe Krankheitszeichen fallen keineswegs immer auf. Die Atemwege können sich bereits entzünden und strukturell verändern, ohne dass der Patient nennenswerte Beschwerden hat. Viele Menschen passen sich der sinkenden Lungenleistung völlig unbewusst an, indem sie anstrengende Tätigkeiten vermeiden oder ihre Atemtechnik verändern. Dadurch wird die tatsächliche Enge in den Atemwegen verdeckt, und die Krankheit kann über Jahre hinweg unbemerkt voranschreiten. Das unterstreicht, wie wichtig gezielte Vorsorgeuntersuchungen und objektive Lungenfunktionstests vor allem für Risikopatienten sind.
4. Wann sollte man mit ersten Anzeichen von COPD zum Arzt gehen?
Sobald Sie eine hartnäckige – wenn auch leichte – Kurzatmigkeit, chronischen Husten oder ständigen Schleim bemerken, sollten Sie unbedingt einen Arzt aufsuchen. Eine frühzeitige Überprüfung der Lungenfunktion ermöglicht einen rechtzeitigen Behandlungsbeginn, kann den Krankheitsfortschritt verlangsamen und Ihre Atemkapazität schützen. Ein Arztbesuch ist besonders dann dringend anzuraten, wenn zusätzliche Risikofaktoren im Spiel sind: beispielsweise wenn Sie rauchen, berufsbedingt viel Staub oder Abgasen ausgesetzt sind oder immer wieder an Atemwegsinfekten leiden.
5. Kann eine Stammzellentherapie helfen, frühe Symptome von COPD zu lindern?
Im frühen Stadium der COPD kann eine Stammzellentherapie dazu beitragen, die Entzündung in den Atemwegen zu dämpfen. Sie kann der Lunge helfen, indem sie ein heilungsförderndes Umfeld fördert, das die körpereigenen Reparaturzellen bei ihrer Arbeit unterstützt. Viele Patienten berichten in der Folge von einer spürbar besseren körperlichen Belastbarkeit und seltener auftretenden akuten Krankheitsschüben. Dennoch muss klar gesagt werden: Die Therapie ist kein „Wundermittel”, das die Krankheit komplett heilt, und erfordert immer ein umfassendes medizinisches Gesamtkonzept. Die positive Wirkung stellt sich zudem nur schrittweise ein und hängt stark vom Krankheitsstadium, dem genauen Zustand der Lunge und der individuellen Reaktion des Körpers ab.
Quellenangaben:
Wang, D., Liu, H., Bai, S., Zheng, X., & Zhao, L. (2025). The PAR6B-PRKCI-PAR3 complex influences alveolar regeneration in patients with the emphysema subtype of chronic obstructive pulmonary disease. Stem Cell Research & Therapy, 16, 97. (SpringerLink)
Zhu, Y., Sun, Z., Han, S., et al. (2020). Allogeneic umbilical cord-derived mesenchymal stem cell transplantation for treating chronic obstructive pulmonary disease: a pilot clinical study. Stem Cell Research & Therapy. Abgerufen auf: Springer.
Liu, X., Zhou, M., Xu, P., et al. (2022). Stem Cell-Based Regenerative Therapy and Derived Products in COPD: A Systematic Review and Meta-Analysis. Journal of COPD, Clinical and Translational Research, PMC9180461. Abgerufen auf: PMC.
Craig, M. (2023, September 12). Stem cells can be used to repair damaged lung tissue in COPD patients. News-Medical.net. Abgerufen auf: news-medical.net.
Xu J., Zeng Q., Li S., Su Q. und Fan H. (2024). Inflammation mechanism and research progress of COPD. Abgerufen auf: PMC.
Wang Y., Meng Z., Liu M., Zhou Y., Chen D., Zhao Y., Zhang T., Zhong N., Li S., Zuo W., et al. (2024). Autologous transplantation of P63⁺ lung progenitor cells for chronic obstructive pulmonary disease therapy. Science Translational Medicine, 16(734): eadi3360. Abgerufen auf: РМС.
Medical Advisor, Swiss Medica doctor